张建芳医生的科普号
- 精选 想要怀孕,遇见子宫肌瘤怎么办?
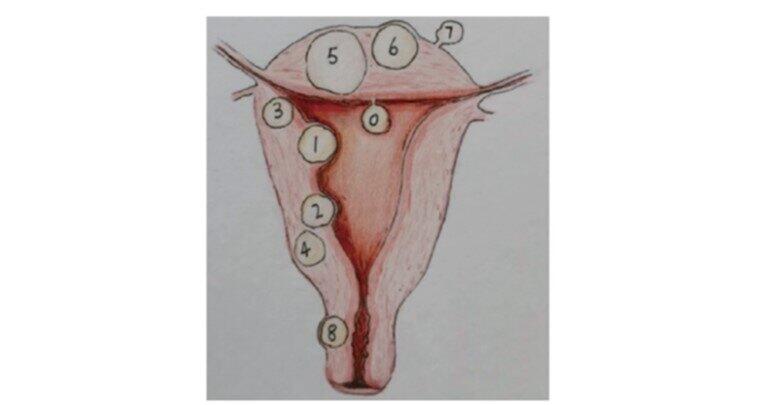
子宫肌瘤是女性最常见的生殖系统的良性肿瘤,有近80%的妇女在其一生中会发现患有子宫肌瘤,其中约有60%的育龄期妇女患子宫肌瘤,发病率随女性生育年龄的增加而增加。不孕女性中5%~10%与子宫肌瘤有关,其中2%~3%子宫肌瘤是单一致不孕的因素。那么超声检查发现子宫肌瘤,可以怀孕吗?首先,我们谈一谈子宫肌瘤为什么会影响怀孕?子宫肌瘤引起不孕的具体机制可能与以下几点有关:①位于宫腔内的肌瘤,改变了宫腔的正常形态,就如同你去租房一定希望住在一个没有别人、属于自己的空间,如果宫腔内多了一个肌瘤,就可能干扰精子和胚胎运输、着床;②无论位于宫腔内的粘膜下肌瘤,还是压迫子宫内膜的肌壁间肌瘤都会由于压迫或顶压内膜,改变子宫内膜的血流,从而影响受精卵的着床、生长;③突出于宫腔内的粘膜下肌瘤或者压迫子宫内膜的肌壁间肌瘤,作为宫腔异物可能会诱发子宫的异常收缩,干扰受精卵着床;④肌瘤常常伴随高雌激素环境,因此即使肌壁间子宫肌瘤患者的肌瘤并未突入宫腔,也常常由于伴发子宫内膜增厚、子宫内膜息肉,导致月经过多,影响受孕;其次,我们谈一谈不同分类的子宫肌瘤对怀孕或者辅助生殖(就是老百姓常常说起的试管婴儿)的影响?这里我们先跟大家普及一个概念,子宫肌瘤的分类,子宫好比是一间房子,我们把位于房子里的或者有一部分位于房子里的肌瘤称为粘膜下肌瘤;把肌瘤完全位于墙壁内的称为肌壁间肌瘤,把部分或全部突出于外墙的成为浆膜下肌瘤。为了更准确的表述肌瘤与子宫肌层的关系,为患者选择最优的治疗方式,2011年国际妇产科联盟(FIGO)发布新的子宫肌瘤分类标准,根据肌瘤与子宫肌层的关系可将子宫肌瘤分为9型分类方法,我们把这两者用图形和表格展示给大家。根据肌瘤的不同位置,他们对妊娠结局的影响不同1.黏膜下肌瘤黏膜下肌瘤是比较明确的影响妊娠的因素之一,对怀孕和辅助生殖具有负面影响。研究显示黏膜下肌瘤患者的临床妊娠率和活产率均约降低70%。基于以上原因,大量临床试验指出对于黏膜下肌瘤>2cm推荐备孕前或辅助生殖助孕前行宫腔镜下子宫粘膜下肌瘤切除术,如果肌瘤直径>3cm,手术并发症、宫腔粘连和周围子宫肌层损伤的风险将增加显著增加,建议需由丰富宫腔镜手术经验的医生施术;多发性子宫粘膜下肌瘤术后宫腔粘连、水中毒、空气栓塞发生风险显著增加,建议需丰富宫腔镜手术经验的医生施术;文献指出宫腔镜下子宫粘膜下肌瘤切除术后均能较好地改善辅助生殖患者的妊娠结局,并且微创的手术并发症发生率低,能相对安全有效地解决黏膜下子宫肌瘤对妊娠的不利影响。术后,一般建议子宫肌瘤患者在宫腔镜术后2~3个月,宫腔镜探查子宫内膜完全愈合后即可尝试备孕。2.肌壁间肌瘤虽然目前并没有强有力的证据支持行辅助生殖之前治疗肌壁间肌瘤,但现多数学者认为对改变宫腔形态及有明显临床症状的肌壁间肌瘤可以考虑手术治疗。在不孕患者中,多大的肌瘤应考虑手术,目前尚无统一结论,对于未影响宫腔形态的肌壁间肌瘤,国内多数学者及专家表示肌瘤直径>4cm、距离内膜<5mm,反复着床失败并且没有找到其他原因的可以考虑手术治疗。3.浆膜下肌瘤现国内外已基本达成共识,浆膜下肌瘤对生育没有明显影响,一般情况下不予处理,如果产生一些压迫症状或变性等并发症可根据实际情况考虑辅助生殖前手术切除,术后不需要避孕。最后,我们谈一谈不同分类的子宫肌瘤?1.宫腔镜手术宫腔镜下子宫肌瘤切除术在宫腔镜直视下通过宫腔镜电切环对子宫肌瘤进行切除的微创外科技术,现随着宫腔镜技术的推广普及、术前缩小肌瘤体积药物的预处理,以及B型超声联合宫腔镜手术的应用,越来越多的子宫肌瘤可以通过宫腔镜手术得到治疗。宫腔镜手术的优点:①宫腔镜手术入路为阴道、宫颈管、宫腔,经历人体的自然腔道,真正做到了经过自然腔道的微创手术,相对于腹腔镜及开腹手术而言,宫腔镜手术无伤口,子宫无瘢痕,无盆腔粘连风险,患者术后恢复快,疼痛轻,日间手术患者当日即可回家,生活影响小,生活质量很快得到改善;②宫腔镜下子宫肌瘤切除术是经过子宫粘膜层切除肌瘤,肌瘤外侧的子宫肌层、浆膜层均未破坏,因此宫腔镜术后一般经历2-3个月经周期,即可完成局部损伤的内膜修复后尝试怀孕,与腹腔镜手术或开腹手术最短的术后等待1-2年备孕比较,大大缩短备孕等待时间;③此类患者由于子宫完整性未被破坏,因此妊娠后仍可自然分娩,避免经腹腔镜或经腹子宫肌瘤切除术后患者,怀孕后必须剖宫产的结局。因此,目前已达成的共识是对合并0型、Ⅰ型黏膜下肌瘤的不孕患者建议行宫腔镜手术,对于病灶直径≥5cm、多发及II型黏膜下肌瘤,应考虑术前应用药物预处理缩小肌瘤和子宫体积,择期评估后再行手术治疗;对于深埋肌层的黏膜下肌瘤,不宜一次手术彻底切除,必要时应行二次手术切除。对于大肌瘤且壁间内突的肌瘤而言,宫腔镜操作难度大,术中有子宫穿孔等并发症风险,应由经验丰富、手术娴熟的医生来实施手术,最大程度减少手术中子宫穿孔、空气栓塞、TURP(水中毒)、术后宫腔粘连等手术并发症的发生。同时,随着宫腔镜技术的发展以及手术经验的不断增加,Ⅲ型肌瘤IVF-ET前准备。担心妊娠后肌瘤生长影响妊娠者,可以考虑酌情由经验丰富的手术医生施术,但术中子宫穿孔、肌瘤切除无法一次完成需二次手术、空气栓塞、TURP(水中毒)、术后宫腔粘连等手术并发症在术前应与患者及家属做到充分的知情同意。2.腹腔镜手术腹腔镜子宫肌瘤切除术是另一种微创手术,术后恢复较快且发病率较低。随着它的广泛开展及技术经验的成熟,现已成为浆膜下、肌壁间子宫肌瘤患者的首选治疗手段。对于合并子宫肌瘤的不孕症患者,腹腔镜手术同时可术中诊断并治疗与不孕症相关的其他因素,如输卵管积水、子宫内膜异位症等。关于适合腹腔镜下切除的肌瘤数目和大小,目前尚无统一结论。多数学者文献指出LM比传统开腹手术在治疗子宫肌瘤上具有明显优势,且临床效果显著,但是增加妊娠后子宫破裂风险,因此在临床应用中应加以注意,尤其对于有生育要求患者。子宫破裂多发生于孕中晚期,与肌瘤创腔缝合不彻底及过度电凝相关,同时妊娠间隔时间长短也与子宫破裂密切相关,妊娠间隔时间短,瘢痕愈合不良,子宫破裂的风险相对升高。因此,浆膜下肌瘤建议术后避孕6个月。肌壁间子宫肌瘤剔除术后建议避孕1~2年。肌瘤剔除术中进入宫腔者建议术后避孕2年。3.开腹手术开腹子宫肌瘤剔除术:腹腔镜不能完全替代开腹手术,困难肌瘤切除术仍需要开腹手术,目前更多共识是为保留生育功能可行手开腹手术治疗,对较大的肌壁间肌瘤可适当放宽开腹指征,以减少孕期及产时子宫破裂的风险。最后,我们做一下小结:对于黏膜下肌瘤>2cm推荐备孕前或辅助生殖助孕前建议行宫腔镜下子宫粘膜下肌瘤切除术,如果肌瘤直径>3cm,要注意手术并发症和周围子宫肌层损伤风险的发生。对于肌壁间肌瘤,若肌瘤直径>4cm、距离内膜<5mm,反复着床失败且没有找到其他原因的可以考虑手术治疗,其具体的术式应结合肌瘤大小、距浆膜层、粘膜层距离、手术设备、术者经验审慎选择上,宫腔镜手术更微创,具有术后恢复快,术后3月即可备孕或辅助生殖,妊娠后仍可自然分娩等优势,但宫腔镜手术难度大,应由经验丰富医生施术,必要时腹腔镜或开腹手术。浆膜下肌瘤若无并发症发生,在行备孕前或辅助生育之前无需治疗。最最后,跟大家介绍一下,西京妇产科宫腔镜中心自2012年开展日间宫腔镜手术,所有宫腔镜手术均为日间手术,患者当日手术,当日即可回家,真正适应快速康复的理念,为更多患者带来更便捷的医疗服务!!目前,我们中心宫腔镜下0型、I、II、III型、多发性子宫粘膜下肌瘤切除术均已开展多年,有丰富的宫腔镜手术经验,非常乐意为需要的患者提供最便利的服务!您可以直接预约魏莉教授门诊,预约诊疗、手术!
 魏莉 副主任医师 西京医院 妇产科452人已读
魏莉 副主任医师 西京医院 妇产科452人已读 - 精选 9月龄女婴患卵巢癌 手术切除肿瘤789克
是目前世界上年龄最小卵巢癌患者 病因不确定 手术切除肿瘤789克 出生前可能就已存在 如能挺过5年存活期,就可拥有正常人生 本报讯 出生刚9个月大的孩子,被确诊患上卵巢癌,对于大多医院的拒绝收治
张建芳 副主任医师 西京医院 妇产科5095人已读 - 视频 张医生我备孕先吃叶酸片?还是取环??
 张建芳 副主任医师 西京医院 妇产科431人已观看
张建芳 副主任医师 西京医院 妇产科431人已观看 - 视频 小孩子耳聋基因,纯合因子,这个是耳聋吗
 张建芳 副主任医师 西京医院 妇产科426人已观看
张建芳 副主任医师 西京医院 妇产科426人已观看 - 视频 张大夫三代试管大概多少钱
 张建芳 副主任医师 西京医院 妇产科420人已观看
张建芳 副主任医师 西京医院 妇产科420人已观看 - 视频 一胎疑似马凡综合征(已查出突变基因),二胎现在两岁,是动脉导管未闭,应怎样治疗。我们还敢生吗?
 张建芳 副主任医师 西京医院 妇产科355人已观看
张建芳 副主任医师 西京医院 妇产科355人已观看 - 视频 张教授您好,我老公目前在吃双环醇降酶药,吃了一个月 停药了,停药以后需要等多久才能怀孕呢?
 张建芳 副主任医师 西京医院 妇产科369人已观看
张建芳 副主任医师 西京医院 妇产科369人已观看 - 视频 之前怀孕24周做心超静脉导管缺如,宝宝今年健康出生,现在宝宝八个月了,需要复查吗
 张建芳 副主任医师 西京医院 妇产科348人已观看
张建芳 副主任医师 西京医院 妇产科348人已观看 - 视频 9号染色体臂间倒位有什么问题吗?是否致病?
 张建芳 副主任医师 西京医院 妇产科474人已观看
张建芳 副主任医师 西京医院 妇产科474人已观看 - 视频 你好我四维和现在都查左脑宽1.02
 张建芳 副主任医师 西京医院 妇产科327人已观看
张建芳 副主任医师 西京医院 妇产科327人已观看





